Casi correlati
Leucemia linfoide o linfoblastica
Disturbo neoplastico emopoietico che coinvolge la linea cellulare linfoide del midollo osseo.
I linfociti sono cellule del sistema immunitario prodotte dal midollo osseo ( cellule staminali ematopoietiche) ed immesse nel torrente circolatorio ematico dove terminano il processo di trasformazione finale.
Si distinguono in:
- Linfociti B responsabili della immunità umorale ( immunoglobuline)
- Linfociti T ( migrano e maturano nel TIMO) responsabili della immunità cellulo-mediata.
- Linfociti non B e non T o “null”
La maturazione delle cellule linfatiche prevede modificazioni su base morfologica (forma e dimensione) ed immunofenotipica ( tipizzazione linee di appartenenza cellulare ) con alterazione di antigeni di superficie di membrana quali “markers” di riconoscimento; entrambe sfruttate a livello diagnostico.
L’ evoluzione neoplastica può interessare ogni fase del passaggio maturativo; nel merito vengono adottati diversi modelli classificativi:
- Cellule precursori della linea B o T (linfoblasti e prolinfociti)
Patologie = leucemie linfoidi o linfoblastiche
- Cellule mature linfociti B o T
Patologie = linfoma centroblastico pleomorfo; linfoma immunoblastico: linfoma anaplastico
Esistono due forme di leucemia linfoide, ACUTA e CRONICA
Leucemia linfoide Acuta
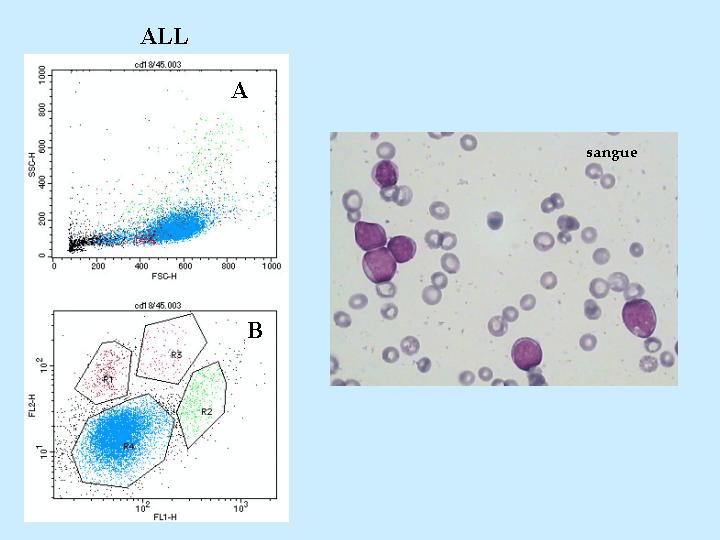
Origina nel midollo osseo da cellule B o da cellule T timiche ( meno comune) ( figura n° 1)
Eziologia: secondaria a mutazioni genetiche congenite o acquisite
Decorso: evoluzione rapida e spesso fatale.
Incidenza pari al 5-10 % delle neoplasie linfoidi negli animali, prevale nei giovani soggetti da 1-4 anni anche se descritta in anziani fino a 12 aa di età.
Evoluzione: prevede un incremento del numero di cellule immature a carico del midollo osseo con presenza elevata di forme immature o blasti ( linfoblasti e prolinfociti) che sostituiscono le cellule normali.
Ciò interferisce sulla funzione emopoietica con conseguenze anche gravi: anemia, granulocitopenia, piastrinopenia.
Conseguenze: anche il tessuto linfoide periferico può essere coinvolto dal fenomeno neoplastico con infiltrazione di cellule alterate a carico di : milza, fegato, polmoni, linfonodi periferici ( linfoma). Successivamente anche altri organi ed apparati sono coinvolti: SNC, apparato gastroenterico, tessuto osseo.
Sintomatologia: ipertermia, grave astenia, depressione, anoressia, inappetenza, PU/PD, zoppia, segni neurologici, epatomegalia.
Diagnosi: emocromo con anemia di grado diverso; ematochimico con alterazione transaminasi epatiche, BUN elevata, ipercalcemia paraneoplastica. Rx toracica e l’ecografia confermano la splenomegalia e coinvolgimento polmonare.
Conferma mediante esame citologico ed istologico del midollo osseo con successiva tipizzazione immunofenotipica che identifica la linea cellulare alterata.
Chemioterapia: rischi di mielosoppressione e sepsi.
Prognosi: da considerarsi infausta in campo veterinario con un periodo di sopravvivenza di circa 6 mesi a seguito delle terapie chemioterapiche soppressive che coinvolgono le linee cellulari emopoietiche normali con rischio di emorragie ed infezioni secondarie.
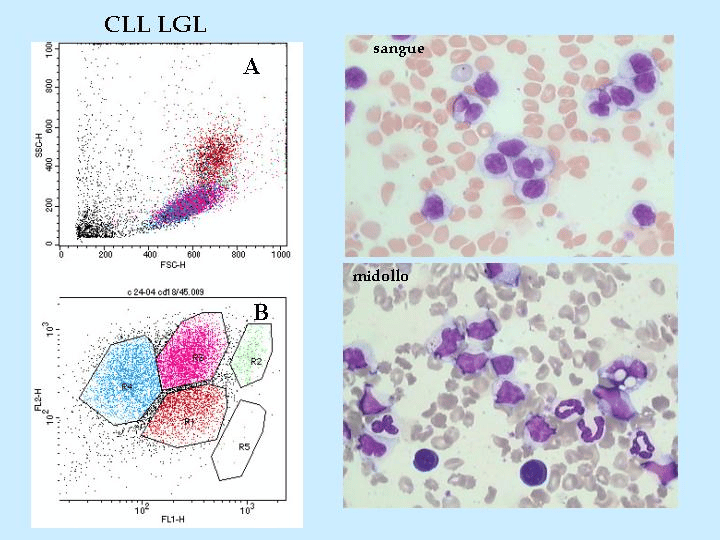
Leucemia linfoide Cronica
Meno frequente
Eziologia: sconosciuta
Incidenza: cani anziani oltre 10 aa di età, più maschi che femmine.
Evoluzione: leucocitosi persistente per piccoli linfociti con moderata anemia non rigenerativa.
A livello midollare: riscontro di aumento elevato di linfociti alterati con avanzamento della malattia.
A livello periferico: i linfonodi possono presentare iperplasia reattiva.
Sintomatologia: spesso silente, talvolta letargia, vomito, zoppia, dimagramento.
Conseguenze: anemia, trombocitopenia, neutropenia, splenomegalia ed epatomegalia.
Diagnosi: esame emocromo con linfocitosi periferica persistente, anemia, elettroforesi alterata (ipergammaglobulinemia); esame biochimico con ipercalcemia paraneoplastica ed iperprotidemia.
Immunofenotipica: mediante utilizzo di anticorpi monoclonali si riscontra prevalenza di immunofenotipo B, meno frequente T.
Citochimica: prevede colorazioni specifiche delle linee cellulari midollari con sensibile aumento di piccoli linfociti.
Chemioterapia: possibile riacutizzazione successiva per crisi blastica.
Prognosi: evoluzione lenta e progressiva con sopravvivenza di circa 1-2 anni