Casi correlati
Paratopia discale – Introduzione
Si definisce paratopia discale la dislocazione del disco intervertebrale al di fuori della sua sede anatomica.
Rappresentazione dei due tipi di paratopia discale. A, Estrusione; B, Protrusione. – da Lombardo 2002
Questa patologia è diffusa soprattutto tra i canidi. Esistono specie che sono geneticamente predisposte alla comparsa di questo tipo di patologia (razze condrodistrofiche o Chd). Per lo più sono razze di piccola taglia come Bassotto, Barboncino, Corgi, Beagle, Cocker Spaniel, Shi-Tsu e Pechinese. Il tratto spinale che va da T11 ad L2 risulta essere quello maggiormente colpito (Coates, 2000).
In altre specie animali la paratopia discale è presente, anche se con un’incidenta minore rispetto ai cani. Si registrano casi di paratopia discale in gatti, cavalli, bovini, suini ed ovicaprini.
Classificazione
Si distinguono due forme di paratopia discale (Figura 4):
– Estrusione (o Hansen di tipo 1): rappresenta lo stadio finale di un danno all’anulus fibroso, generalmente in conseguenza ad un evento traumatico (ad es. una caduta). L’esito è una rapida eruzione del nucleo polposo che va ad occupare parte del canale vertebrale. Questo tipo di paratopia è più comune in soggetti giovani e condrodistrofici.
– Protrusione (o Hansen di tipo 2): anche in questo caso si ha una degenerazione dell’anulus, tuttavia il danno a quest’ultimo è progressivo e la paratopia del nucleo è meno violenta ma comunque va ad occupare parte del canale vertebrale. I soggetti più predisposti a questo tipo di paratopia sono anziani.
A B
Rappresentazione dell’estrusione (A) e della protrusione discale (B) – da Borjab, parzialmente modificata.
Il disco intervertebrale
Il disco intervertebrale è una struttura fibrocartilaginea interposta tra due vertebre contigue ed occupa il cosiddetto spazio intersomatico. Nel cane sono presenti 26 dischi intervertebrali, distribuiti lungo tutta la lunghezza della colonna vertebrale ad eccezione delle prime due vertebre cervicali (atlante ed epistrofeo) e a livello della porzione più caudale della colonna, la regione coccigea (Bray et al., 1998).
È composto da due parti: quella più interna prende il nome di nucleo polposo ed è formato per circa l’80% da acqua, mentre la più esterna è chiamata anulus fibroso, contenente un’elevata percentuale di fibre collagene organizzate in strutture lamellari. Una zona di transizione è posta nel punto di passaggio tra queste due aree (Lombardo, 2002).
Il disco intervertebrale è paragonabile ad un “cuscinetto elastico” tra le vertebre, permette il movimento reciproco delle vertebre oltre a minimizzare le sollecitazioni da traumi (shock adsorber) grazie alla capacità di trasformare le forze compressive in forze tangenziali.
Questa capacità deriva sia dall’elasticità e dalla resistenza del nucleo che dalla disposizione dei fasci di lamelle che compongono il disco stesso: durante la compressione i differenti fasci slittano gli uni sugli altri in modo da permettere la scomposizione delle forze che agiscono a livello di disco; modificazioni della struttura chimica legate all’età, a patologie o a traumi subiti ne possono minare l’efficacia (Testa et al., 2006).
Le sostanze nutritive necessarie al mantenimento delle strutture del disco sono apportate da una fitta rete di vasi sanguigni che passano attraverso i cosiddetti end plates ossei (costituiti da osso denso e perforato) e cartilaginei (la cui sostanza di base è cartilagine ialina). L’irrorazione permette di fornire sostanze nutritive solo alle porzioni più esterne del disco, mentre nelle aree più centrali ciò avviene attraverso processi di diffusione; la ridotta tensione d’ossigeno che si viene a creare in queste condizioni suggerisce la presenza di un metabolismo prevalentemente anaerobico del disco (Testa et al., 2006).
Esistono altre strutture collegate al disco intervertebrale, che ne assicurano la stabilità e ne proteggono l’integrità.
– La cartilagine della limitante somatica (end-plate cartilagineo) che risulta essere il mezzo più importante della fissità del disco intervertebrale.
– Due legamenti scorrono dorsalmente e ventralmente al disco, sono il legamento longitudinale dorsale e ventrale; essi sono intimamente connessi con la base ossea e il leg. longitudinale dorsale si interdigita con le fibre dell’anulus fibroso.
– I legamenti intercapitali; questi sono posti solamente a livello del tratto toracico della colonna, infatti essi sono interposti alle epifisi di due coste contigue. Passando lateralmente al disco intervertebrale svolgono una azione contenitiva dello stesso.
È presente anche una innervazione del disco, tuttavia secondo moti autori questa non è responsabile della percezione del dolore in caso di paratopia discale.
Patogenesi
Alla base dell’insorgenza di questa patologia vi è una degenerazione della struttura del disco, con una diminuzione dell’elasticità ed una conseguente propensione alla rottura dello stesso.
Nelle razze condrodistrofiche (ChD, razze di piccola taglia) questa patologia può insorgere già in un’età compresa tra i 3 e i 7 anni; ciò è dovuto ad una propensione di queste razze ad una modificazione (metaplasia condroide) della struttura del disco, che porta ad una minore resistenza dell’anulus fibroso e quindi può sfociare in una estrusione del nucleo polposo nel canale vertebrale. Come se non bastasse in queste razze è maggiormente frequente la calcificazione del nucleo, che comporta una ulteriore diminuzione dell’elasticità del disco stesso.
Nelle razze non condrodistrofiche (non ChD, taglia grande) la paratopia discale insorge solitamente in età avanzata. Anche in questo caso si ha una modificazione della struttura del disco (metaplasia fibroide) con una diminuzione dell’elasticità del disco (Lombardo, 2002).
Oltre a queste cause, definibili congenite, ve ne sono altre che possono portare alla dislocazione dorsale del disco intervertebrale; i più comuni sono i traumi (ad es. cadute o colpi alla schiena).
Diagnosi
Presentazione clinica
– SEGNALAMENTO: come detto prima le razze di dimensioni minori risultano essere maggiormente interessate da questa patologia;
– STORIA: un cane con dolore alla schiena, associato o meno ad impossibilità di movimento degli arti fa sospettare ad una protrusione del disco.
Diagnostica per immagini
– RX: attraverso una radiografia del rachide latero-laterale (con il cane sdraiato su un fianco), è possibile notare una diminuzione dello spaio tra due vertebre contigue (spazio intervertebrale). In alcuni casi l’aumento dell’opacità dello spazio stesso indica una calcificazione del disco, in altri invece la presenza di aree più opache (cioè bianche) nel canale vertebrale indica la presenza di materiale in questo punto (Figura 1).
– RISONANZA MAGNETICA: attraverso questo esame si riesce ad individuare con maggior precisione il punto in cui è avvenuta la protrusione discale, oltre a definire la quantità di materiale eventualmente presente nel canale midollare (Figura 2).
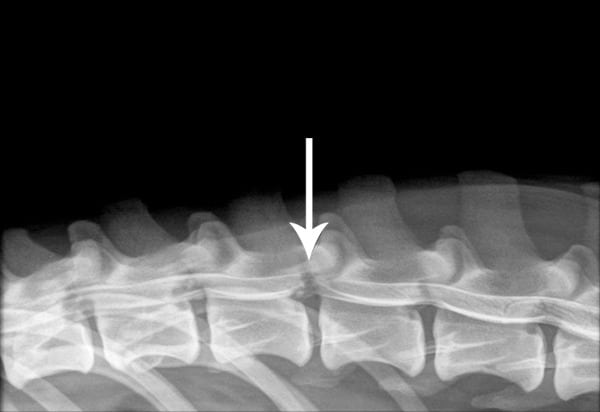
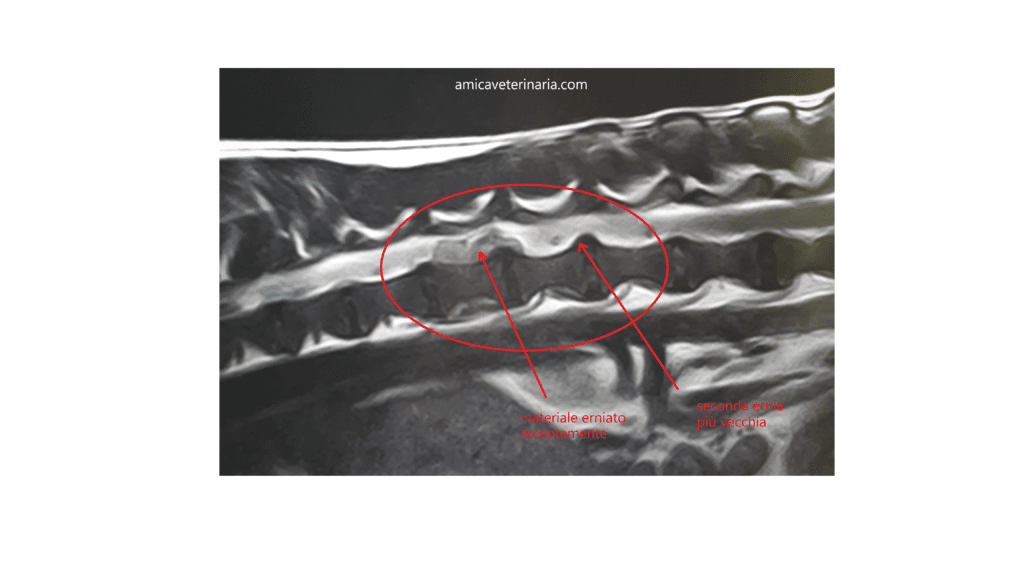
Terapia medica
L’aspetto più importante della terapia medica è il riposo in una gabbia per 3 o 4 settimane. In seguito a questo periodo si raccomanda un graduale ritorno all’attività normale. Ciò significa evitare che il cane compia salti o che faccia le scale, preferibilmente il cane dovrebbe essere confinato in una stanza quando il padrone è assente e limitare le passeggiate.
Attraverso questo riposo forzato si aiuta la soluzione dell’infiammazione del disco e facilita la stabilizzazione del disco rotto con unprocesso definito fibrosi.
Il riposo coatto e l’esercizio controllato sono a volte accompagnati da somministrazione di farmaci. Terapie analgesiche potrebbero portare ad euforia, con possibile complicazioni quali ulteriori estrusioni discali. Nei casi in cui è presente solo dolore alla schiena i farmaci sono risolutivi nell’85% dei casi. Tuttavia si deve fare attenzioe all’evntuale associazione di farmaci oltre che agli effetti collaterali di questi. Pzienti trattati con farmaci antinfiammatori dovrebbero essere monitorati per depressione, anoressia, dolore addominale e rigurgito di sangue digerito o infigerito (i cosiddetti coffee grounds).
La più grave controindicazione è sicuramente l’ulcera intestinale. Nel caso si sospetti un’ulcerazione intestinale si dovrebbe sospendere immediatamente la terapia, poiché ulcere associate ad antinfiammatori, lesioni alla corda spinale e stress potrebbero essere catastrofici.
I framaci utilizzati in questo caso sono:
– Miorilassanti
– Steroidi
(per approfondimenti sui farmaci guardare la sezione relativa)
Terapia chirurgica
Lo scopo della terapia chirurgica in questi casi è quello di ottenere un accesso al canale vertebrale per rimuovere i frammenti del disco che causano compressione del midollo e dei nervi.
La terapia chirurgica dev’essere attentamente valutata, tenendo in considerazione le condizioni del paziente. Se non vi è stato alcun giovamento dalla terapia medica, può essere presa in considerzione la terapia chirurgica. Anche se in letteratura esiste un’ampia casistica, è ancora aperto il dibattito sul management di questi casi; è pur vero che non è possibile comparare i vari studi a causa delle molte variabili da considerare (Kazakos et al., 2005).
Alla base di tutte le più comuni tecniche chirurgiche vi è la laminectomia, cioè il processo attraverso cui viene rimossa la porzione della vertebra posta dorsalmente al canale vertebrale, permettendo in questo modo sia una diminuzione della pressione all’interno del canale vertebrale che una via d’accesso per rimuovere gli eventuali frammenti di disco dislocati.
L’emilaminectomia invece risulta essere una tecnica meno invasiva, infatti viene asportata solo una porzione delle vertebre contigue il cui disco è interessato da dislocazione.
Durante questo tipo di interventi possono insorgere complicazioni legate al tipo di chirurgia attuata, dal numero di punti in cui si deve operare, dall’esperienza del chirurgo e dagli strumenti utilizzati. In generale si può andare incontro ad un trauma spinale iatrogeno (cioè causato dal chirurgo), paralisi dei muscoli addominali ventrali, senza dimenticare la recidiva della patologia.
Figura 8 – Nella Laminectomia dorsale, devono essere trapanati la corticale esterna, il midollo (area rosa) e la corticale interna, senza però intaccare il periostio – da Fossum, parzialmente modificato.
Follow up
I soggetti operati con queste tecniche che possono usufruire di una degenza ambulatoriale dovrebbero seguire un percorso postoperatorio di riposo rigido e fisioterapia per 2 o 3 settimane dopo l’operazione, in seguito passeggiate brevi da 4 a 8 settimane.
Nel caso invece di pazienti non ambulatoriali sono consigliati cicli di fisoterapia e idroterapia, oltre ad accorgimenti quali un materasso imbottito, un carrello per sostenere il treno posteriore (Figura 8), favorire lo svuotamento della vescica (senza l’utilizzo di cateteri), esami neurologici giornalieri (Fossum et al, 2007).

Figura – Carrello per sostenere il treno posteriore di pazienti sottoposti a terapia chirurgica in caso di paratopia discale



